| זיהום בדרכי הנשימה העליונות | |
|---|---|
 | |
| ביצוע קטעים. | |
| תחום התמחות | מחלה מדבקת |
| תדירות | (2015)[1] |
| אנשים שנפטרו | 3,100[2] |
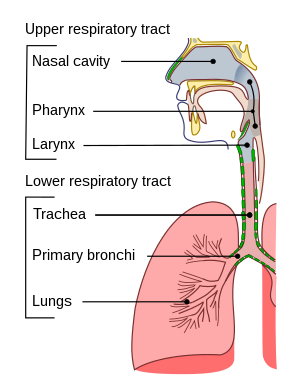
An זיהום בדרכי הנשימה העליונות (אורטי) היא מחלה הנגרמת על ידי חריפה הַדבָּקָה, הכרוך בחלק העליון דרכי הנשימה, כולל ה אף, סינוסים, לוֹעַ, או גָרוֹן. זה כולל בדרך כלל חסימת אף, כאב גרון, דַלֶקֶת שְׁקֵדִים, דַלֶקֶת הַלוֹעַ, דַלֶקֶת הַגָרוֹן, דַלֶקֶת הַגַת, דלקת אוטיטיס, וה הצטננות.[3] מרבית הזיהומים הם טבעיים ויראליים, ובמקרים אחרים הגורם הוא חיידקי.[4] URTIs יכול להיות גם פטרייתי אוֹ הלמינטית במקורם, אך אלה פחות נפוצים.[5]
בשנת 2015, לפי הערכות, התרחשו 17.2 מיליארד מקרים של URTI.[1] נכון לשנת 2014 הם גרמו לכ -3,000 מקרי מוות, לעומת 4,000 בשנת 1990.[6]
סימנים וסימפטומים

בהצטננות לא מסובכת שיעול ופריקה מהאף עשויים להימשך 14 יום ומעלה גם לאחר שתסמינים אחרים נפתרו.[4]URTI חריפים כוללים נזלת, דלקת הלוע / דלקת שקדים ודלקת גרון המכונה לעתים קרובות הצטננות, וסיבוכיהם: דַלֶקֶת הַגַת, זיהום באוזן, ולפעמים בְּרוֹנכִיטִיס (למרות שסימפונות מסווגים בדרך כלל כחלק ממערכת הנשימה התחתונה.) הסימפטומים של URTI כוללים בדרך כלל לְהִשְׁתַעֵל, כאב גרון, נזלת, גודש באף, כְּאֵב רֹאשׁ, ציון נמוך חום, לחץ פנים, ו הִתעַטְשׁוּת.[צורך בציטוט ]
תסמינים של נגיף רינוזה בילדים מתחילים בדרך כלל 1-3 ימים לאחר החשיפה. המחלה נמשכת בדרך כלל 7-10 ימים נוספים.[4]
שינויים בצבע או בעקביות רִירִי הפרשות לצהוב, עבה או ירוק הן המסלול הטבעי של URTI נגיפי ולא אינדיקציה לאנטיביוטיקה.[4]
קבוצה A בטא-המוליטית דלקת הלוע בסטרפטוקוקל / דלקת שקדים (דלקת גרון) בדרך כלל עם הופעה פתאומית של כאב גרון, כאבים בבליעה וחום. דלקת גרון בדרך כלל אינה גורמת לנזלת, לשינויים קוליים או לשיעול.[צורך בציטוט ]
כאב ולחץ באוזן הנגרם על ידי זיהום באוזן התיכונה (דלקת האוזן התיכונה) ואדמומיות בעין הנגרמת על ידי נגיפי דַלֶקֶת הַלַחמִית קשורים לעיתים קרובות ל- URTI.
פֶּה
נגעים אדומים עגולים קטנים עלולים להופיע בחיך הרך.[7] חומרים נוגדי מרפא עלולים לגרום גם לירידה ברוק.[7]
גורם
מבחינת פתופיזיולוגיה, זיהום בווירוס הדומה לתגובה החיסונית. הנגיפים אינם גורמים נזק לתאי דרכי הנשימה העליונות, אלא גורמים לשינויים בצמתים ההדוקים של תאי האפיתל. זה מאפשר לנגיף לקבל גישה לרקמות מתחת לתאי האפיתל וליזום תגובות חיסוניות מולדות ומסתגלות.[8]
עד 15% ממקרי הלוע החריף עלולים להיגרם על ידי חיידקים, לרוב סטרפטוקוקוס פיוגנים, א קבוצת סטרפטוקוקוס ב דלקת הלוע בסטרפטוקוקל ("דלקת גרון").[9] סיבות חיידקיות אחרות הן סטרפטוקוקוס דלקת ריאות, המופילוס שפעת, Corynebacterium diphtheriae, שעלת bordetella, ו Bacillus anthracis[צורך בציטוט ].
מחלות המועברות במגע מיני התגלו כגורמים לזיהומים דרך הפה והלוע.[10]
אִבחוּן
| תסמינים | אַלֶרגִיָה | URI | שַׁפַעַת |
|---|---|---|---|
| עיניים מגרדות ודומעות | מְשׁוּתָף | נדיר (דלקת הלחמית עלולה להופיע עם אדנווירוס) | כאב מאחורי העיניים, לפעמים דלקת הלחמית |
| הפרשות מהאף | מְשׁוּתָף | מְשׁוּתָף[4] | מְשׁוּתָף |
| גודש באף | מְשׁוּתָף | מְשׁוּתָף | לִפְעָמִים |
| הִתעַטְשׁוּת | מאד שכיח | מאד שכיח[4] | לִפְעָמִים |
| כאב גרון | לפעמים (טפטוף לאחר האף ) | מאד שכיח[4] | לִפְעָמִים |
| לְהִשְׁתַעֵל | לִפְעָמִים | שכיח (קל עד בינוני, פריצה)[4] | שכיח (שיעול יבש, יכול להיות חמור) |
| כְּאֵב רֹאשׁ | נָדִיר | נָדִיר | מְשׁוּתָף |
| חום | לעולם לא | נדיר אצל מבוגרים, אפשרי בילדים[4] | מאד שכיח 100-102 מעלות צלזיוס (ומעלה בקרב ילדים צעירים), שנמשך 3-4 ימים; יכול להיות שיש צמרמורות |
| מְבוּכָה | לִפְעָמִים | לִפְעָמִים | מאד שכיח |
| עייפות, חולשה | לִפְעָמִים | לִפְעָמִים | נפוץ מאוד (יכול להימשך שבועות, תשישות קיצונית בשלב מוקדם) |
| כאב שרירים | לעולם לא | קָלוּשׁ[4] | נפוץ מאוד (לעיתים קרובות חמור) |
מִיוּן
URTI עשוי להיות מסווג לפי האזור המודלק.נזלת משפיע על רירית האף, ואילו רינוזניטיסיטיס או דַלֶקֶת הַגַת משפיע על האף ו סינוסים פרנסליים, כולל סינוסים חזיתיים, אתמואידים, מקסילריים וספנואידים. דלקת האף הלוע (רינופרינגיטיס או הצטננות) משפיע על nares, לוֹעַ, היפופרינקס, עִנבָּל, ו שקדים בדרך כלל. מבלי לערב את האף, דלקת הלוע מדלקת את הלוע, ההיפופרינקס, הוולולה והשקדים. בדומה לכך, אפיגלוטיטיס (סופרגלוטיטיס) מדלק את החלק העליון של הגרון והאזור הסופרגלוטי; דלקת הגרון נמצאת בגרון; דלקת הגרון נמצא בגרון, בקנה הנשימה ובאזור התת-גלוטי; ו טרכיטיס נמצא ב קנה הנשימה ו תת גלוטי אֵזוֹר.[צורך בציטוט ]
מְנִיעָה
עדויות באיכות נמוכה או נמוכה מאוד מצביעות פרוביוטיקה עשוי להיות טוב יותר מפלצבו במניעת URTI חריפים.[11] חיסון נגד נגיפי שפעת, אדנווירוסים, חַצֶבֶת, אַדֶמֶת, סטרפטוקוקוס דלקת ריאות, המופילוס שפעת, דִיפטֶרִיָה, Bacillus anthracis, ו שעלת bordetella עשוי למנוע מהם להדביק את ה- URT או להפחית את חומרת הזיהום.[צורך בציטוט ]
יַחַס

הטיפול כולל תמיכה סימפטומטית בדרך כלל באמצעות משככי כאבים לכאבי ראש, כאבי גרון וכאבי שרירים.[12] פעילות גופנית מתונה בנבדקים בישיבה עם URTI שנרכש באופן טבעי, ככל הנראה אינה משנה את חומרת המחלה הכללית ומשך הזמן.[13] לא נערכו ניסויים אקראיים לבירור היתרונות של הגדלת צריכת הנוזלים.[14]
אַנְטִיבִּיוֹטִיקָה
מרשם לאנטיביוטיקה לדלקת גרון אינו נוהג מוצע.[15] האנטיביוטיקה פניצילין V. ו אריתרומיצין אינם יעילים לטיפול בדלקת גרון חריפה.[15] אריתרומיצין עשוי לשפר הפרעות קוליות לאחר שבוע ושיעול לאחר שבועיים, אך כל תועלת סובייקטיבית צנועה אינה גדולה מההשפעות השליליות, העלות והסיכון להתפתחות חיידקים עמידות לאנטיביוטיקה.[15] רשויות הבריאות עודדו מאוד את הרופאים להקטין את מרשם האנטיביוטיקה לטיפול ב- URTI שכיחים מכיוון שהשימוש באנטיביוטיקה אינו מצמצם משמעותית את זמן ההחלמה למחלות נגיפיות אלו.[15] סקירה שיטתית משנת 2017 מצאה שלוש התערבויות שהיו ככל הנראה יעילות להפחתת השימוש באנטיביוטיקה לזיהומים חריפים בדרכי הנשימה: חלבון תגובתי C בדיקה, פרוקלציטונין ניהול מונחה, וקבלת החלטות משותפת בין רופאים לחולים.[16] השימוש באנטיביוטיקה צרה הספקטרום הוכח כיעיל באותה מידה כמו חלופות רחבות טווח לילדים הסובלים מ- URTI חיידקיים חריפים, ובעל סיכון נמוך יותר לתופעות לוואי אצל ילדים.[17] שימוש מופחת באנטיביוטיקה יכול היה גם למנוע חיידקים עמידים לתרופות.[צורך בציטוט ] חלקם דגלו בגישה אנטיביוטית מושהית לטיפול ב- URTI, המנסה להפחית את צריכת האנטיביוטיקה תוך ניסיון לשמור על שביעות רצון המטופלים. סקירה של Cochrane (עודכן בשנת 2017) של 11 מחקרים ו -3,555 משתתפים בחנו אנטיביוטיקה לזיהומים בדרכי הנשימה. זה השווה בין עיכוב הטיפול באנטיביוטיקה לבין התחלתם באופן מיידי או ללא אנטיביוטיקה. התוצאות היו מעורבות בהתאם לזיהום בדרכי הנשימה; הסימפטומים של דלקת אוזניים חריפה וכאב גרון שופרו בצניעות באנטיביוטיקה מיידית עם הבדל מינימלי בשיעור הסיבוכים. השימוש באנטיביוטיקה הופחת כאשר אנטיביוטיקה שימשה רק לתסמינים מתמשכים ושמרה על שביעות רצון המטופלים על 86%.[18]
עבור סינוסיטיס ובמקביל להרתיע שימוש יתר באנטיביוטיקה, ה- CDC ממליץ:
- כוון לאורגניזמים סבירים בתרופות מהקו הראשון: אמוקסיצילין, אמוקסיצילין / קלבולנאט
- השתמש בקורס האפקטיבי הקצר ביותר; אמור לראות שיפור בעוד 2-3 ימים. המשך הטיפול במשך 7 ימים לאחר שהסימפטומים משתפרים או נפתרים (בדרך כלל קורס של 10-14 יום).
- שקול מחקרי הדמיה במקרים חוזרים או לא ברורים; מעורבות מסוימת בסינוסים נפוצה בשלב מוקדם של URI נגיפי לא פשוט[4]
תרופה נגד שיעול
אין ראיות טובות בעד או נגד יעילותה של ללא מרשם תרופות לשיעול להפחתת שיעול אצל מבוגרים או ילדים.[19] אין לתת לילדים מתחת לגיל שנתיים כל סוג של שיעול או תרופה קרה בגלל פוטנציאל לתופעות לוואי מסכנות חיים.[20] בנוסף, על פי האקדמיה האמריקאית לרפואת ילדים, יש להימנע משימוש בתרופות שיעול להקלה על תסמיני שיעול בילדים מתחת לגיל 4, ובטיחות מוטלת בספק לילדים מתחת לגיל 6.[21]
נוגדי קבע

על פי סקירה של Cochrane, מנה אוראלית אחת של נוגד חומצה בתרופות האף בהצטננות יעילה במתינות להפגת גודש לטווח הקצר אצל מבוגרים; עם זאת, הנתונים על השימוש בתכשירים נוגדי הדלקת בקרב ילדים אינם מספיקים. לכן, חומרים נוגדי מרפא אינם מומלצים לשימוש בילדים מתחת לגיל 12 עם הצטננות.[23] תרופות נגד נוגדות העין אוראליות גם כן אינן מסומנות בחולים עם לַחַץ יֶתֶר, מחלת לב כלילית, והיסטוריה של דימום משיכות.[24][25]
מוקוליטיקה
רוקנים כגון אצטילציסטאין וקרבוציסטין נרשמים באופן נרחב לזיהום בדרכי הנשימה העליונות והתחתונות ללא מחלת ברונכו-ריאות כרונית. עם זאת, בשנת 2013 סקירה של Cochrane דיווחה כי יעילותם מוגבלת.[26] אצטילציסטין נחשב לבטוח לילדים מעל גיל שנתיים.[26]
רפואה אלטרנטיבית
תוספת שגרתית של ויטמין C אינה מוצדקת, מכיוון שהיא לא נראית יעילה להפחתת שכיחות הצטננות בקרב כלל האוכלוסייה.[27] השימוש של ויטמין סי בעיכוב ובטיפול בזיהומים בדרכי הנשימה העליונות הוצע מאז הבידוד הראשוני של ויטמין C בשנות השלושים. קיימות עדויות מסוימות המעידות כי ניתן להצדיק זאת באנשים שנחשפו לתקופות קצרות של פעילות גופנית קשה ו / או סביבות קור.[27] בהתחשב בכך שתוספי ויטמין C הם זולים ובטוחים, אנשים עם הצטננות עשויים לשקול לנסות תוספי ויטמין C כדי להעריך אם הם מועילים מבחינה טיפולית במקרה שלהם.[27]
כמה ראיות באיכות נמוכה מצביעות על השימוש ב השקיה באף עם תמיסת מלח עשוי להקל על הסימפטומים אצל אנשים מסוימים.[28] כמו כן, מלוחים תרסיסים לאף יכול להועיל.[צורך בציטוט ]
אֶפִּידֶמִיוֹלוֹגִיָה
לילדים יש בדרך כלל שתיים עד תשע מחלות נשימה נגיפיות בשנה.[4] בשנת 2013 דווח על 18.8 מיליארד מקרים של URTI.[29] נכון לשנת 2014 הם גרמו לכ -3,000 מקרי מוות, לעומת 4,000 בשנת 1990.[6] בארצות הברית, URTI הם המחלה המדבקת הנפוצה ביותר בקרב האוכלוסייה הכללית, והם הסיבות העיקריות לאנשים שחסרים להם עבודה ובית ספר.[צורך בציטוט ]
ראה גם
הפניות
- ^ א ב ווס, תיאו; אלן, כריסטין; ארורה, מגה; ברבר, ריאן מ.; בהוטה, זולפיקאר א .; בראון, אלכסנדריה; קרטר, אוסטין; קייסי, דניאל סי .; צ'רלסון, פיונה ג'יי; חן, אלן זי .; קוג'של, מייגן; קורנבי, לסלי; דנדונה, ללית; דיקר, דניאל י. דילג ', טינה; ארסקין, הולי א.; פרארי, אליז ג'יי; פיצמאוריס, כריסטינה; פלמינג, טום; פורוזנפר, מוחמד ה '; פולמן, ננסי; גטינג, פיטר וו. גולדברג, אלן מ.; גראץ, ניקולס; האגסמה, חואניטה א.; היי, סיימון הראשון .; ג'ונסון, קתרין או. קאסבאום, ניקולס י. קוואשימה, טואנה; ואח '. (אוקטובר 2016). "שכיחות, שכיחות, ושכיחות גלובלית, אזורית ולאומית, שחיו עם מוגבלות ל -310 מחלות ופציעות, 2015-2015: ניתוח שיטתי עבור המחקר העולמי של נטל מחלות 2015". אִזְמֵל. 388 (10053): 1545–1602. דוי:10.1016 / S0140-6736 (16) 31678-6. PMC 5055577. PMID 27733282.
- ^ GBD 2015 תמותה וסיבות מוות, משתפי פעולה (אוקטובר 2016). "תוחלת חיים עולמית, אזורית ולאומית, תמותה מכל הסיבות ותמותה ספציפית לגורמים ל -249 גורמי מוות, 1980-2015: ניתוח שיטתי למחקר נטל המחלות העולמי 2015". אִזְמֵל. 388 (10053): 1459–1544. דוי:10.1016 / s0140-6736 (16) 31012-1. PMC 5388903. PMID 27733281.
- ^ פוקורסקי 2015, עמ ' 28.
- ^ א ב ג ד ה f ז ח אני j k l "נזלת לעומת סינוסיטיס בילדים" (PDF). מרכזים לבקרת מחלות ומניעתן. הועבר בארכיון (PDF) מהמקור ב- 16 בפברואר 2017. הוחזר 19 בדצמבר 2016.
 מאמר זה משלב טקסט ממקור זה, הנמצא ב נחלת הכלל.
מאמר זה משלב טקסט ממקור זה, הנמצא ב נחלת הכלל. - ^ היימן 2015, עמ '443-445.
- ^ א ב Lozano R, Naghavi M, פורמן K, Lim S, Shibuya K, Aboyans V, et al. (דצמבר 2012). "תמותה עולמית ואזורית מ- 235 גורמי מוות ל -20 קבוצות גיל בשנת 1990 ובשנת 2010: ניתוח שיטתי למחקר נטל המחלות העולמי 2010". אִזְמֵל. 380 (9859): 2095–128. דוי:10.1016 / S0140-6736 (12) 61728-0. hdl:10536 / DRO / DU: 30050819. PMID 23245604. S2CID 1541253.
- ^ א ב תרופת הפה של בורקט. גליק, מייקל (מהדורה 12). שלטון, קונטיקט. ISBN 978-1-60795-280-0. OCLC 903962852.CS1 maint: אחרים (קישור)
- ^ פוקורסקי 2015, עמ ' 27.
- ^ Bisno AL (ינואר 2001). "דלקת הלוע החריפה". כתב העת לרפואה של ניו אינגלנד. 344 (3): 205–11. דוי:10.1056 / nejm200101183440308. PMID 11172144.
- ^ "וירוס הפפילומה האנושי (HPV) וסרטן אורו-לוע, מחלות המועברות במגע מיני". מרכזים לבקרת מחלות ומניעתן. 4 בנובמבר 2016. הועבר בארכיון מהמקור ב- 16 בדצמבר 2016. הוחזר 19 בדצמבר 2016.
- ^ האו ק, דונג BR, וו ט (פברואר 2015). דונג BR (עורך). "פרוביוטיקה למניעת זיהומים חריפים בדרכי הנשימה העליונות". מאגר Cochrane של ביקורות שיטתיות. 9 (2): CD006895. דוי:10.1002 / 14651858.CD006895.pub3. PMID 25927096.
- ^ "הצטננות: טיפולים ותרופות". מרפאת מאיו. הועבר בארכיון מהמקור ב- 12 בפברואר 2010. הוחזר 9 בינואר 2010.
- ^ וויידנר טי, שורור טי (אוגוסט 2003). "השפעת פעילות גופנית על זיהום בדרכי הנשימה העליונות בנבדקים בישיבה". כתב העת הבריטי לרפואת ספורט. 37 (4): 304–6. דוי:10.1136 / bjsm.37.4.304. PMC 1724675. PMID 12893713.
- ^ חבר פרלמנט גופי, מיקאן SM, דל מאר CB (פברואר 2004). ""שתו הרבה נוזלים ": סקירה שיטתית של ראיות להמלצה זו בזיהומים בדרכי הנשימה חריפות". BMJ. 328 (7438): 499–500. דוי:10.1136 / bmj.38028.627593.BE. PMC 351843. PMID 14988184.
- ^ א ב ג ד Reveiz L, Cardona AF (מאי 2015). "אנטיביוטיקה לדלקת גרון חריפה אצל מבוגרים". מאגר Cochrane של ביקורות שיטתיות (5): CD004783. דוי:10.1002 / 14651858.CD004783.pub. PMC 6486127. PMID 26002823.
- ^ טונקין-קריין, שרה ק.ג. טאן, פוי סאן; ואן הקה, אוליבר; וואנג, קיי; רוברטס, ניה וו; מקולו, אמנדה; הנסן, מאלן פליידרופ; באטלר, כריסטופר סי; דל מאר, כריס ב '(7 בספטמבר 2017). "התערבויות ממוקדות לרופאים כדי להשפיע על התנהגות מרשמים לאנטיביוטיקה לזיהומים חריפים בדרכי הנשימה בטיפול ראשוני: סקירה כללית של סקירות שיטתיות". מאגר Cochrane של ביקורות שיטתיות. 9: CD012252. דוי:10.1002 / 14651858.CD012252.pub2. PMC 6483738. PMID 28881002.
- ^ גרבר JS, רוס RK, בריאן M, Localio AR, Szymczak JE, Wasserman R, Barkman D, Odeniyi F, Conaboy K, Bell L, Zaoutis TE, Fiks AG (דצמבר 2017). "איגוד אנטיביוטיקה רחבה מול ספקטרום צר עם כישלון בטיפול, תופעות לוואי ואיכות חיים אצל ילדים עם זיהומים חריפים בדרכי הנשימה". ג'אמה. 318 (23): 2325–2336. דוי:10.1001 / jama.2017.18715. PMC 5820700. PMID 29260224.
- ^ Spurling GK, Del Mar CB, Dooley L, Foxlee R, Farley R (ספטמבר 2017). "מרשמים מאוחרים לאנטיביוטיקה לזיהומים בדרכי הנשימה". מאגר Cochrane של ביקורות שיטתיות. 9: CD004417. דוי:10.1002 / 14651858.CD004417.pub. PMC 6372405. PMID 28881007.
- ^ סמית 'SM, שרדר K, פאהי טי (נובמבר 2014). "תרופות ללא מרשם (OTC) לשיעול חריף אצל ילדים ומבוגרים בסביבות הקהילה". מאגר Cochrane של ביקורות שיטתיות (11): CD001831. דוי:10.1002 / 14651858.CD001831.pub5. PMC 7061814. PMID 25420096.
- ^ מחקר, מרכז להערכת תרופות ו. "תכונות מיוחדות - יש לנקוט משנה זהירות בעת מתן מוצרים שיעולים וקרים לילדים". www.fda.gov. הועבר בארכיון מהמקור ב- 12 בינואר 2017. הוחזר 23 בינואר 2017.
- ^ Goldsobel AB, Chipps BE (מרץ 2010). "שיעול באוכלוסיית הילדים". כתב העת לרפואת ילדים. 156 (3): 352–8. דוי:10.1016 / j.jpeds.2009.12.004. PMID 20176183.
- ^ "תמותה והעמסת מחלות עבור מדינות ארגון הבריאות העולמי בשנת 2002" (xls). ארגון הבריאות העולמי. 2002. הועבר בארכיון מהמקור ב- 16 בינואר 2013.
- ^ Spurling GK, Del Mar CB, Dooley L, Foxlee R, Farley R (ספטמבר 2017). סיבוב GK (עורך). "מרשמים מאוחרים לאנטיביוטיקה לזיהומים בדרכי הנשימה". מאגר Cochrane של ביקורות שיטתיות. 9: CD004417. דוי:10.1002 / 14651858.CD004417.pub. PMC 6372405. PMID 28881007.
- ^ Tietze, KJ (2004). "הפרעות הקשורות לקור ואלרגיה". בברארדי, רוזמרין ר. (עורך). מדריך לתרופות ללא מרשם (מהדורה 14). וושינגטון הבירה: איגוד הרוקחים האמריקאי. עמ '239-269. ISBN 978-1-58212-050-8. OCLC 56446842.
- ^ קובינגטון, טימותי ר., עורך. (2002). "הצטננות". טיפול תרופתי ללא מרשם: הכוונה לטיפול עצמי של המטופל (מהדורה ראשונה). סנט לואיס, מיזורי: עובדות והשוואות. עמ '743–769. ISBN 978-1-57439-146-6. OCLC 52895543.
- ^ א ב חלומו, מרטין; Duijvestijn, Yvonne CM (31 במאי 2013). "אצטילציסטאין וקרבוציסטאין לזיהומים חריפים בדרכי הנשימה העליונות והתחתונות בחולי ילדים ללא מחלת ברונכו-ריאות כרונית". מאגר Cochrane של ביקורות שיטתיות (5): CD003124. דוי:10.1002 / 14651858.CD003124.pub4. PMID 23728642.
- ^ א ב ג Hemilä H, Chalker E (ינואר 2013). "ויטמין C למניעה וטיפול בהצטננות". מאגר Cochrane של ביקורות שיטתיות (1): CD000980. דוי:10.1002 / 14651858.CD000980.pub4. PMC 1160577. PMID 23440782.
- ^ קינג ד ', מיטשל ב', וויליאמס CP, סיבוב GK (אפריל 2015). "השקיה באף מלוח בזיהומים חריפים בדרכי הנשימה העליונות" (PDF). מאגר Cochrane של ביקורות שיטתיות (4): CD006821. דוי:10.1002 / 14651858.CD006821.pub3. PMID 25892369.
- ^ משתפי פעולה עולמיים בנושא מחלות 2013 (אוגוסט 2015). "שכיחות, שכיחות ושנים עולמיות, אזוריות ולאומיות חיו עם מוגבלות למשך 301 מחלות ופציעות חריפות וכרוניות ב 188 מדינות, 1990-2013: ניתוח שיטתי למחקר העולמי למחלות מחלות 2013". אִזְמֵל. 386 (9995): 743–800. דוי:10.1016 / s0140-6736 (15) 60692-4. PMC 4561509. PMID 26063472.
לקריאה נוספת
- היימן, דייוויד (2015). מדריך לבקרה על מחלות נגיעות: דו"ח רשמי של האגודה האמריקאית לבריאות הציבור. APHA Press, האיגוד האמריקני לבריאות הציבור. ISBN 9780875530185.
- פוקורסקי, מיצ'יסלב (2015). זיהום ריאתי. צ'אם: ספרינגר. ISBN 978-3-319-17458-7.
קישורים חיצוניים
| מִיוּן |
|---|
- זיהום בדרכי הנשימה העליונות ממחקר קליני מקוון של קליבלנד קליניק
